嚥下機能にあわせた食形態
2013年10月20日(日)
石川県歯科医師会・石川県栄養士会連携事業 第2回研修会
講演Ⅰ 演題 「適した食形態を選択するための嚥下評価とは」
講師 公立能登総合病院 歯科口腔外科医長 長谷 剛志
講演Ⅱ 演題 「いのちをつなぐワンスプーンの水」
講師 小川医院 管理栄養士 手塚 波子
日時 平成25年10月20日(日)10:00~13:00
場所 石川県歯科医師会館
対象者 歯科医師・管理栄養士・栄養士・歯科衛生士
メモ
講演Ⅰ
1.摂食嚥下障害の方に義歯は必要なのか
義歯(咬合支持)は咀嚼のみならず嚥下時の顎位決定に重要である。しかし、認知症などで義歯装着ができなくても食形態を調整すれば代償嚥下による経口摂取は可能である。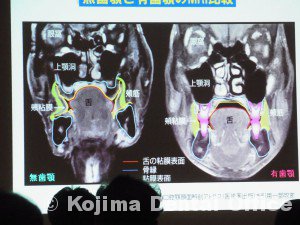 ①義歯を装着する利点
①義歯を装着する利点
・食物粉砕能力(咀嚼力)の向上
・顎位の安定
・口唇、頬の緊張保持
・舌・口蓋間の距離の改善
*義歯を装着した時の舌の形に注目
義歯未装着の舌は乳児嚥下のような動き
②義歯作製を依頼されたら
・使用している義歯の適合が本当に悪いのか
・義歯を使用できる能力(JCS・認知度・ADLなど)
・義歯未使用でも経口摂取可能な食形態が存在
・義歯の製作希望は誰?
・義歯は嚥下に有効か
延髄に障害があれば嚥下できない
③舌・舌骨・喉頭複合体の位置変化
・高齢者では筋肉や靱帯の弛緩により喉頭の位置が下がり、
嚥下時の舌・舌骨・喉頭複合体の動く距離が長くなる
また、緩慢となり、無呼吸時間が長くなり、
嚥下直後に吸気が起き誤嚥しやすい
(若い人では呼気が多い)
④咀嚼とは
・歯や補綴物がある場合は
噛み切り、噛み砕き、擦りつぶしを行いながら、
食べ物を唾液と混和し、嚥下しうる形態すなわち
食塊形成するまでの過程である
・歯も補綴物も無い場合は
上下顎の歯槽堤や舌と口蓋の間で食べ物を押しつぶし
食塊形成すること
2.嚥下障害を理解
①誤嚥を生じやすい疾患・病態
・パーキンソン病(パーキンソン症候群と区別する)
・進行性核状性麻痺(延髄に障害)
・大脳皮質基底核変性症
・認知症(特にレビー小体型)
アルツハイマー単独では嚥下障害は起きない
しかし、2週間ほど先行期に問題が生じ
ハンガーストライキで全く食べなくなる事がある
・大脳基底核の脳血管障害(特に両側性)
・超高齢者
・脳性麻痺 ②嚥下障害に取り組む前の心得
②嚥下障害に取り組む前の心得
・誤嚥は咽頭期に起こるが、その原因の多くは
先行期・準備期・口腔期にある
・嚥下障害の対応をキュアにするかケアにするかを明確に
脳血管障害の場合はリハビリ
認知症の場合は食形態 ③食事介助・支援の具体的取り組み
③食事介助・支援の具体的取り組み
食形態だけでは対応できない
食事介助・支援は4つを総合的に判断することが重要
3.嚥下調整食分類2013
www.engesyoku.com/topics/
①対象が脳血管障害を主に想定
②嚥下訓練食
嚥下はできるが食事としての摂取は困難
咽頭残留や誤嚥を起こしやすい症例
タンパク質を減らし、誤嚥しても肺炎を起こしにくい
「食形態」の選択
丸飲みタイプはjのゼリーで
遅延残留タイプはtのとろみで

食形態の検討
ケースバイケースに考える
嚥下動態と食形態の流動特性をイメージした観察が重要
③食形態マップ
施設によって異なる食形態の呼称を嚥下調整食分類2013に対応させ、
分かり易く表記し、共有できるようにした
④食形態チェックシートにて再評価する
・食事を見ても反応せず口を開けない
・食べこぼす事が多い
・いつまでも口の中に食物が残っている
・食べるペースが速い(丸飲みしている)
・食べるペースが遅い(1時間以上かかる)
・水分でむせる
・水分以外の食事で頻回にむせる
・1回の食事摂取量が5割以下である
・食後に喉がゴロゴロしている
・37℃以上の発熱が見られる
講演Ⅱ
1.体内水分の必要性
①栄養素の運搬
②体温の調節
③細胞の為の快適な環境作り
④老廃物の運搬
2.水分の出入り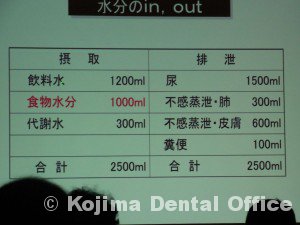



 3.とろみ体験
3.とろみ体験
0.5,1.0,2.0%の3種類のとろみを体験
2.0%になると飲むより食べる感覚になる
「とろみ」よりも飲むゼリーが好まれる
4.在宅の現場から学ぶ
受け入れてもらえる「多くの引き出し」と「違う角度からの発想力」
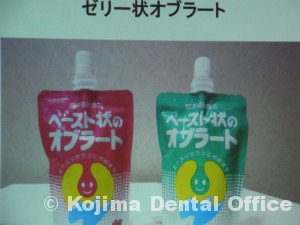
薬を飲む為のゼリー状オブラート
抄録
適した食形態を選択するための嚥下評価とは
公立能登総合病院 歯科口腔外科医長 長谷 剛志
本邦では、人口の高齢化を背景に「嚥下障害」患者の割合が増加している。特に70歳以降で急激に増加し、後期高齢者の約半数に誤嚥や窒息など何らかの症状が認められると報告されている。また、「嚥下障害」が原因で「誤嚥性肺炎」を繰り返すことや「胃ろう造設」患者が増加していることも高齢者医療の問題となっている。
そして、昨今、誤嚥性肺炎予防のための「嚥下リハ」や「口腔ケア」に対する社会的ニーズが増加し、病院のみならず、施設や在宅に至るまで歯科医療従事者による経口摂取の進め方や、その是非に対して関心が高まっている。
一方、高齢者の多くは脳血管障害や認知症により高次脳機能低下を認め、低栄養によるサルコペニアが進行するため、「口から食べること」に対して補綴的対応のみで完結するケースは少ない。
そこで、1)食形態の選択、2)食事時の姿勢調整、3)食事支援・介助方法(食べさせ方)、4)食事環境の整備を総合的に評価・判断する有機的な取り組みが求められており、歯科医療従事者は主治医、看護師、管理栄養士(栄養士)、言語聴覚士、理学療法士、作業療法士など多職種と連携することにより地域高齢者の「経口摂取の問題」に積極的に関わっていかなければならない。
今回の研修では、嚥下障害を診る際に要点の一つとなる「食形態の選択」について歯科医師、歯科衛生士、管理栄養士、栄養士それぞれの立場から嚥下評価のポイントを踏まえ、理解を深めることができればと考える。
いのちをつなぐワンスプーンの水 小川医院 管理栄養士 手塚 波子
65歳以上の高齢者の介護保険を利用する原因の1位は脳卒中であり、摂食機能と特に関係が深い三大疾患は、脳卒中、認知症、パーキンソン病である。また、要介護者(65歳以上)の死因のトップは肺炎であり、呼吸器系疾患は2人に1人の割合で死亡している(2000年DATA;植田耕一郎)。また、高齢者が肺炎で2週間入院するとかかる費用は250万円とも言われている。
このような状況下、当院では9年前から管理栄養士による在宅療養者の食と栄養の支援を行っているが、誤嚥性肺炎のために入退院を繰り返す療養者は同時に(またはそれ以前から)低栄養状態(体重減少や免疫能の低下)や食物残渣・舌苔などの口腔内の汚れが多いことに気づかされることがしばしばである。なかでも注目したいのは「脱水状態」から引き起こされる摂食・嚥下障害や誤嚥性肺炎である。このようなことから在宅訪問の際にわたしはまず療養者の水分摂取量の評価と指導を介護者を交えておこなうことを重要視している。
今回、脱水状態に陥らないための水分補給の方法を多職種のお知恵を拝借しながらどのような形態が最も違和感なく気持ちよく摂取できるのか一緒に考えてみたい。
- カテゴリー: 歯科訪問診療

